Was ist eine Fußheberschwäche?

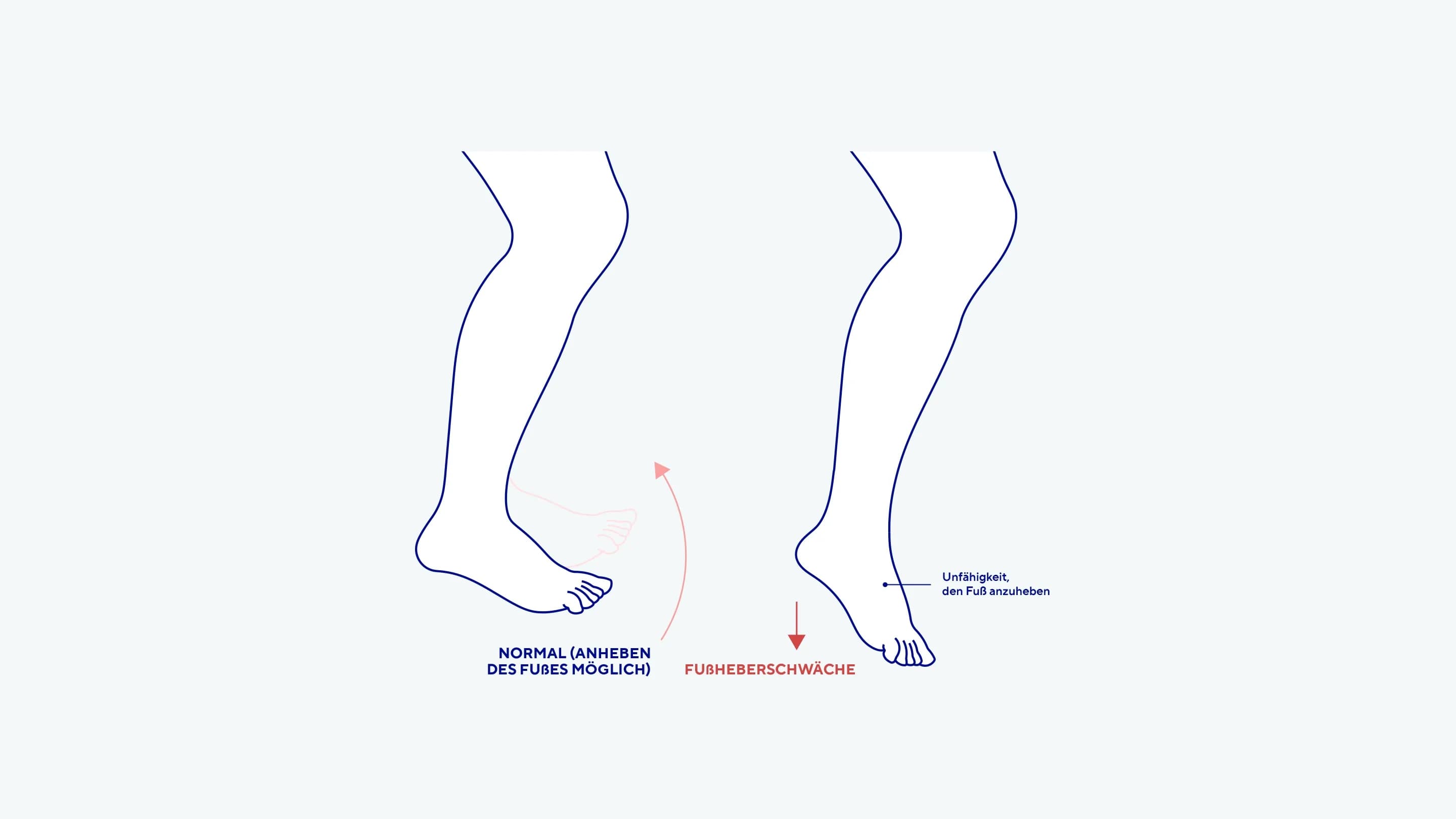
Wie äußert sich eine Fußheberschwäche?
Durch den Kraftverlust oder eine Lähmung der fußhebenden Muskulatur sind Betroffene besonders beim Abrollen des Fußes und beim Vorschwingen des Beins während des Gehens eingeschränkt. Infolgedessen können die Zehen über den Boden streifen oder das Knie wird übermäßig gebeugt, um den Fuß anzuheben – ein Gangbild, das als „Steppergang" bezeichnet wird(1).
Der Fallfuß ist ein Symptom, das häufig durch neurodegenerative Erkrankungen des Gehirns (wie Multiple Sklerose, Schlaganfall (Apoplex) und Zerebralparese), Verletzungen und Erkrankungen des peripheren Nervensystems, Kompression oder lokale Läsion des Nervus peroneus und Muskelerkrankungen (wie Muskeldystrophie oder Myositis) verursacht wird. Eine Fußheberschwäche kann vorübergehend oder dauerhaft sein(1).
Ursachen einer Fußheberschwäche
Eine Fußheberschwäche entsteht durch einen Kraftverlust oder eine Lähmung der Muskeln, die den Fuß anheben. Sie kann durch verschiedene Erkrankungen oder Verletzungen bedingt sein (1,2).
Funktionsstörungen des Nervensystems
Diabetische Neuropathie: Nervenschädigungen infolge eines Diabetes mellitus können dazu führen, dass der Fuß nur schwer oder gar nicht mehr angehoben werden kann(3).
Erbkrankheiten: Erkrankungen wie die Charcot-Marie-Tooth- Krankheit (hereditäre motorisch-sensible Neuropathie) können ebenfalls zu einer Schwäche der fußhebenden Muskulatur führen(1).
Erkrankungen des zentralen Nervensystems (Rückenmark und Gehirn): Schlaganfall (Apoplex), Zerebralparese und Multiple Sklerose können eine Fußheberschwäche verursachen(1).
Funktionsstörungen des Muskelsystems
Muskelerkrankungen wie Muskeldystrophie oder Myositis führen zu einem fortschreitenden Kraftverlust der Muskulatur und können eine Fußheberschwäche begünstigen(1,4).
Neuromuskuläre Erkrankungen wie Poliomyelitis, fokale Myopathien oder multifokale motorische Neuropathien können ebenfalls zu einer Beeinträchtigung der fußhebenden Muskulatur führen(5).
Traumatische Ursachen
Direkte Verletzungen: Fibulafrakturen oder Knieverrenkungen (Luxationen) können Ursache einer Fußheberschwäche sein(5).
Verletzungen durch chirurgische Eingriffe: Gelenkersatzoperationen oder eine Quetschung des Nervus peroneus können zu einem Fallfuß führen.
Behandlung einer Fußheberschwäche
Die Behandlung einer Fußheberschwäche richtet sich nach der zugrunde liegenden Ursache, ob neurologisch, muskulär oder traumatisch. Ziel der Therapie ist es, die Anhebung des Fußes zu verbessern und die Mobilität wiederherzustellen. Eine häufig angewandte Methode ist der Einsatz von Fußheberorthesen. Thuasne® unterstützt Sie mit SpryStep® – einem umfassenden Sortiment an Carbonorthesen. Lassen Sie sich von Ihrem medizinischen Fachpersonal beraten, welche Orthese für Sie geeignet ist.
Wie eine Orthese Ihnen helfen kann, mit einer Fußheberschwäche zu leben und Mobilität zurückzugewinnen, lesen Sie unserem Artikel.
Fußheberorthese für mehr Sicherheit beim Gehen
Eine Fußheberorthese, auch Unterschenkelfußorthese (AFO) genannt, stabilisiert den Fuß und verbessert die Bodenfreiheit beim Gehen. Sie kann zudem dabei unterstützen Achsfehlstellungen des Fußes (Eindrehung des Fußes) oder Kniegelenks zu korrigieren.
Vorteile einer Fußheberorthese
Durch das Tragen einer Fußheberorthese profitieren Betroffene von einer verbesserten Mobilität und Stabilität. Eine Fußheberorthese ist eine nicht-invasive, nicht-pharmakologische Lösung, die die Funktionsstörung der Fußhebermuskulatur ausgleicht, die Bewegung unterstützt und das Gehen erleichtert(5,6).

Therapiemöglichkeiten bei Fußheberschwäche
Physiotherapie und gezielte Übungen
Durch spezielle Übungen, die unter Anleitung eines Physiotherapeuten durchgeführt werden, kann die Muskulatur gestärkt und die Beweglichkeit verbessert werden(5).
Orthopädische Hilfsmittel
Eine Fußheber – oder Unterschenkelfußorthese wird im oder am Schuh positioniert und hebt den herabhängenden Fuß an. Sie ermöglicht ein natürlicheres Gehen und verbessert die Stabilität(5,6).
Funktionelle Elektrostimulation (FES)
Die Funktionelle Elektrostimulation (FES) ist eine Rehabilitationstechnik, bei der periphere Nerven durch elektrische Impulse stimuliert werden, um die Muskelaktivität zu verbessern(7).
Operative Eingriffe
In bestimmten Fällen kann eine Operation helfen, Muskeln oder Sehnen zu reparieren oder einen eingeklemmten Nerv zu entlasten(5).
Welche Therapie für Sie am besten geeignet ist, entscheidet das medizinische Fachpersonal und berät Sie dazu gerne.

FAQ zur Fußheberschwäche
Unser medizinisches Team beantwortet Ihre Fragen.
Ihr Physiotherapeut wird Ihnen gezielte Übungen empfehlen, um Ihre Muskulatur zu stärken und Ihr Gangbild zu verbessern. Dazu gehören Übungen zur Anhebung des Fußes, Drehbewegungen sowie das Gehen auf den Fersen. Führen Sie jedoch keine Übungen ohne ärztliche Beratung durch.
Wenn Sie vermuten, dass Sie an einer Fußheberschwäche leiden, können Sie sich an mehrere medizinische Fachkräfte wenden.
- Ein Allgemeinarzt kann die erste Anlaufstelle sein und Sie bei Bedarf an einen Spezialisten überweisen.
- Ein Neurologe wird häufig konsultiert, um einen möglichen neurologischen Ursprung des Symptoms zu ermitteln.
- Ein Orthopäde kann hinzugezogen werden, um eine muskuläre oder knochenbedingte Ursache zu beurteilen.
- Ein Podologe oder Fußpfleger, der auf Fußerkrankungen spezialisiert ist, kann ebenfalls eine gute Option sein.
- Schließlich wird oft ein Physiotherapeut in den Behandlungsplan einbezogen, um die Beweglichkeit und Kraft der Muskulatur zu verbessern.
Die SpryStep®-Orthesen lassen sich an viele geschlossene Schuhe anpassen, da die Sohle individuell zugeschnitten werden kann.
Die Dauer einer Fußheberschwäche hängt von der Ursache ab. Während einige Fälle vorübergehend sind, kann die Schwäche bei neurologischen oder muskulären Erkrankungen dauerhaft bestehen bleiben. Ein frühzeitiger chirurgischer Eingriff kann das Ergebnis verbessern, insbesondere wenn eine degenerative Erkrankung der Lendenwirbelsäule die Ursache ist(8).
- « (Goldner, J., & Thomas, J. (2019). Foot drop.. GP, 40 1, 89-96 . https://doi.org/10.32388/863841. )
- Des muscles du membre inférieur, provenant d’une diminution de la force musculaire (Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition, John Holbrook 1990)
- Corcillo A, Kleinaki Z, Kapnisi S, Fountoulakis N, Maltese G, Thomas SM, Karalliedde J. Painless foot drop: an unusual acute presentation of new onset type 1 diabetes mellitus. Endocrinol Diabetes Metab Case Rep. 2021 Mar 16;2021:21-0012. doi: 10.1530/EDM-21-0012. Epub ahead of print. PMID: 33845454; PMCID: PMC7983474.
- Roy B, Dimachkie MM, Naddaf E. Phenotypic spectrum of inclusion body myositis. Clin Exp Rheumatol. 2024 Feb;42(2):445-453. doi: 10.55563/clinexprheumatol/fhrx3q. Epub 2024 Feb 28. PMID: 38436356.
- Carolus AE, Becker M, Cuny J, Smektala R, Schmieder K, Brenke C. The Interdisciplinary Management of Foot Drop. Dtsch Arztebl Int. 2019 May 17;116(20):347-354. doi: 10.3238/arztebl.2019.0347. PMID: 31288916; PMCID: PMC6637663.
- Daryabor, A., Kobayashi, T., Yamamoto, S., Lyons, S. M., Orendurff, M., & Akbarzadeh Baghban, A. (2021). Effect of ankle-foot orthoses on functional outcome measurements in individuals with stroke: a systematic review and meta-analysis. Disability and Rehabilitation, 44(22), 6566–6581. https://doi.org/10.1080/09638288.2021.1970248
- Ho C, Adcock L. Foot Drop Stimulators for Foot Drop: A Review of Clinical, Cost-Effectiveness, and Guidelines [Internet]. Ottawa (ON): Canadian Agency for Drugs and Technologies in Health; 2018 Nov 21. Available from: https://www.ncbi.nlm.nih.gov/books/NBK537874/
- Berger, A., Mangel, L., Basal, S., Lidar, Z., Regev, G. J., Khashan, M., Ofir, D., & Salame, K. (2022). Predictors of functional recovery following surgery for foot drop due to degenerative lumbar disease. Journal of Neurosurgery: Spine, 36(3), 408-413. https://doi.org/10.3171/2021.5.SPINE21350












